看護学生時代の実習でしか知らない大学病院に就職し、
退院調整を担う部門で働き始めた夏、
学生時代に友人だった医師と病院で再会した。
「大変やろ、敗戦処理部隊やなぁ」と言われた。
医学部時代から嫌いなタイプだったけど(すみません)、
外科医である彼にとっては、治癒しないがん患者さん、
帰れない状態の患者さんを
「敗戦」「敗北」という言葉で片付けるものなのか。
チーム医療・患者中心の医療という言葉が生まれ始めた
1980年に看護部を卒業したが、
大学病院にはそのかけらもないと思う生意気な看護学生だった。
少しは変わったかなと思う期待を完全に裏切られた状況で、
それでも彼の言葉はメラメラと闘志を燃やすことに
繋がったという意味では感謝かな。
病棟医師・看護師から「退院困難、調整依頼」として部門に連絡が入る。
多くが「転院調整」だった。
患者の意思ではなく、医療者が「家は無理」と決めて、
「転院しての入院継続」という方法のみを提示しているのだ。

私は病棟へ向かう前に電子カルテから情報を集める。
病院のカルテ、診療録、看護記録には多くの情報が記載されている。
退院支援をする時、医療情報はもちろんだが、
生活者としての患者の姿をイメージするための情報を探す。
住所地、家族構成、子供がいれば年齢から
「まだ中学生、あら、受験だな」とか、
両親が健在であれば
「親より先に逝く子供への不憫さを親御さんは感じているだろうな」とか、
患者の職業からもその人が生きてきた物語を想像する。
そして、患者は今、何を考えているだろう、
どんな思いでいるのかなと考えてみる。
「私だったら、私の大事な人だったら」と考える。
その上で病気の経過・入院目的、外来や入院時に、
患者に「どのような説明があって入院を決心したのか、
何を願って入院医療を契約したのか」を探る。
アドバイザーで介入している病院でも見られる現象だが、
医師が患者への説明内容を記載していない事も多く、
医師の指示・実施記録はこれでもかと記載してあるが、
縦軸、時間軸の経過が見えない。
そして患者の姿が見えない。
看護記録には食べる事・排泄する事、移動する事といった生活場面が見えない。
転倒・転落を防ぐための管理の記録が何度も書かれている。
リハビリ室で動いている患者と病棟で寝かされている患者のずれもある。
入院中に患者に関わる専門職がどこを向いているのか、
患者の目指す状態はどこにあるのか?
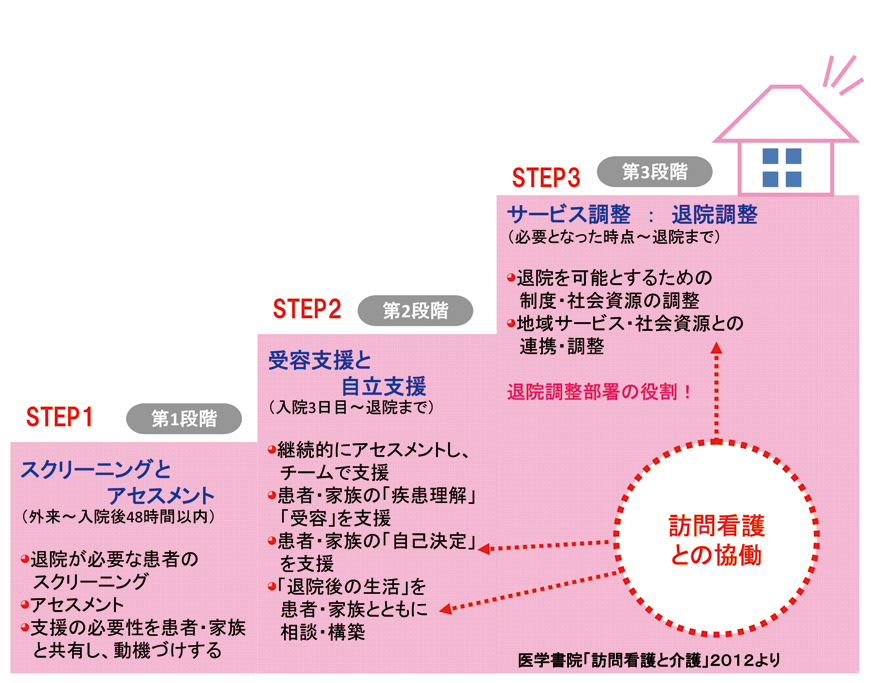
記録から見えない患者を求めて「退院支援カンファレンス」を始めた。
カンファレンスは教育の場としての意識でけん引する事が重要。
質問の意味、意図を伝え、退院支援に必要な情報、
患者の思いを確認するための面談設定、
医師からの退院説明場面への同席へと展開していく。
すべて合意形成、意思決定支援、
そして自立を目指すための指導・リハビリ・介入をチームで検討、
分担して実践するプロセスへと進む。
看護師は動き始めたカンファレンスでの質問に答えられるように
事前に情報を取るためアセスメントシートを作る。
点である情報をチームでシェアする病棟看護師の姿がある。
泌尿器科の末期がんの患者との面談に同席した看護師が、
「悔しいです。今まで看護してきた私達が知らなかった患者さんの思い、心の中の声を、初めて会う宇都宮さんに語る姿を見て悔しいです。何ですかね」
と言う。
病棟・外来で闘う治療を受ける場面の看護師と、
おうちへ帰る相談に乗る看護師という立ち位置の違いもある。
しかし、もう一歩患者に近づく事を看護師たちは意識し始めたのだ。
寄り添いたいと思っていた仲間とともに文化を変える仕組み作りが始まった。
※掲載内容は連載当時(2013年9月)の内容です。





